DEFINICIÓN
El cáncer es un conjunto de enfermedades con una incidencia muy baja en los niños. El cáncer en pediatría es curable, con unas elevadas tasas de supervivencia general.
El diagnóstico, el tratamiento adecuado y el cuidado integral del paciente hacen que la posibilidad de sobrevivir puede llegar hasta más del 80 por ciento.
El diagnóstico no es siempre todo lo precoz que se desearía ya que no hay pruebas de detección precoz para niños y suelen ser tumores profundos que no dan síntomas externos (hematomas, tumoraciones que sobresalgan, descamaciones de la piel…)
EL CÁNCER INFANTIL
Cada año se diagnostican cerca de 1.400 nuevos casos de niños con cáncer en España de 0 a 18 años. A pesar de ser una enfermedad rara, el cáncer infantil es la primera causa de muerte por enfermedad hasta los 14 años, pero ocupa la segunda causa de muerte global superado sólo por los accidentes e intoxicaciones y por detrás de las enfermedades infecciosas.
El cáncer infantil posee características propias definidas, cada una con un nombre, un tratamiento y un pronóstico muy específico. Los tumores embrionarios como retinoblastoma, nefroblastoma, neuroblastoma y hepatoblastoma, son formas de cáncer específicas del niño, mientras que, por el contrario, la mayoría de los canceres del adulto no existen en pediatría.

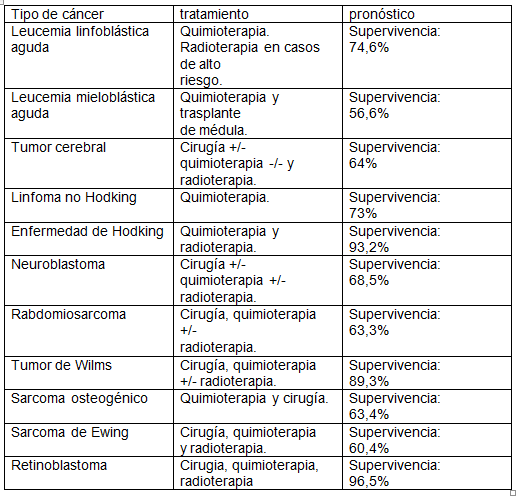
El tipo de cáncer más frecuente en los niños es la Leucemia (30%), seguido de los tumores del Sistema Nervioso Central (22%) y los linfomas (13%), óseos (5.5%), hepáticos (1.4%), renales (4.9%), células germinales (3.5%), melanomas y epiteliales (2.1%) y otros (13%) , según el Registro Nacional de Tumores Infantiles. El RNTI contribuye a la lucha contra el cáncer en la infancia mediante el estudio de la supervivencia de los niños con cáncer en España y su comparación internacional; el estudio de la incidencia y sus tendencias; y colaborando al estudio de factores de riesgo causal.
– LEUCEMIA: cáncer de las células que componen la sangre.
o leucemia linfobástica aguda: Es un trastorno biológico que afecta en cualquier punto de la diferenciación de los linfocitos (glóbulos blancos).
o Leucemia mielobástica aguda: Heterogéneo grupo de enfermedades hematológicas que se originan en los precursores de la médula ósea, que darían origen a los mielocitos, monocitos, eritrocitos y megacariocitos.
– Tumores del Sistema Nervioso Central (MEDULOBLASTOMA, EPENDINOMA, ASTROCITOMA Y GLIOMA entre los más frecuentes).
– LINFOMAS: tumores que consisten en la malignación de las células que forman parte de los ganglios linfáticos.
– NEUROBLASTOMA: tumor con mayor incidencia en menores de cinco años. Puede localizarse en el abdomen, tórax o pelvis ya que se origina en el sistema nervioso simpático, que se extiende por el cuerpo formando ganglios.
– RABDOMIOSARCOMA: tumor maligno que se origina en el músculo.
– Tumor de WILMS o NEFROBLASTOMA: tumor renal.
– OSTEOSARCOMA: tumor en huesos largos
– SARCOMA DE EWING: tumor óseo que puede afectar también a huesos pequeños.
LA HOSPITALIZACIÓN
La estancia en el hospital se intenta reducir al mínimo imprescindible, por lo que los periodos de hospitalización no son tan prolongados como antes. Se intenta que no salga de su entorno durante el proceso de la enfermedad, y así se procura que pierda lo menos posible aquello que constituyen los parámetros básicos de su vida habitual (su casa, familia, colegio, amistades…).

DIAGNÓSTICO DEL CÁNCER EN ETAPA ESCOLAR
Las reacciones del niño o la niña ante el diagnóstico de cáncer son de muy diversa índole, según las características personales y las de su familia.
Se sienten totalmente impotentes ante la situación. La labor del profesorado, conjuntamente con la del personal sanitario y asistencial, será la de ayudarles a recuperar el control y la solidez de una situación, por otra parte imprevisible. Su reacción ante el diagnóstico estará determinada en gran medida por su grado de desarrollo emocional e intelectual. De ahí que existan distintas reacciones según las edades.
Etapa infantil: 0-6 años
Son incapaces de captar el significado de su diagnóstico o las razones por las que deben soportar los tratamientos médicos, tan cuantiosos y a menudo agresivos.
Necesitarán que se les confirme, para su tranquilidad, que no son los causantes de su enfermedad y que ésta no es contagiosa ni significa ningún castigo. La caída del pelo, sin embargo, preocupará más a las personas adultas que al niño o niña en ese momento.
Primaria: 7-12 años
Empezarán a darse cuenta de las implicaciones sociales de su enfermedad de manera progresiva. Ello supondrá una mayor concienciación por la caída del pelo, por la enfermedad y la muerte, y por los posibles cambios en su entorno social.
Las reacciones patológicas propias de esta etapa son: un significativo descenso en el rendimiento académico no debido al absentismo escolar, un comportamiento agresivo o retraído, una mayor ansiedad, el aislamiento social y la preocupación por la muerte.
Secundaria 12-16 años
Cuando se convierten en jóvenes, sus reacciones y preocupaciones se centrarán cada vez más en las relaciones y preocupaciones con sus amistades y en las consecuencias a largo plazo de su enfermedad.
Jóvenes y adolescentes son muy conscientes de su aspecto físico y al mismo tiempo, muy susceptibles del rechazo social. Se les plantea la duda de hacer o no partícipes a los demás de su enfermedad, a causa del estigma consciente de encontrarles «diferentes».
Muchos y muchas estudiantes sufrirán en esta etapa de gran ansiedad al plantearse la vuelta al colegio. Les preocupa la posibilidad de no poder realizar las tareas escolares y les entristece el no poder participar en las actividades deportivas del colegio. También les resultará más penosa la idea de enfrentarse con su posible muerte y se sienten inquietos por la incertidumbre de su futuro.
Las reacciones patológicas propias de esta etapa son: notable descenso en el rendimiento académico, pensar con frecuencia en la muerte y/o el suicidio, extremado aislamiento social, abuso de sustancias nocivas, y fracaso escolar.
EL COLEGIO
Al principio, el colegio es considerado como un tema secundario frente al tema central: el tratamiento médico. Después, se le va dando importancia porque el retraso escolar puede llegar a influir negativamente en su estado de ánimo, aumentando su temor, su ansiedad y en consecuencia, sus posibilidades de supervivencia, por dos razones:
– La continuidad escolar transmite un mensaje de perspectiva en el futuro.
– La atención educativa, como parte del tratamiento médico, les permite desarrollar sus habilidades sociales y cognitivas.
Las aulas hospitalarias juegan un papel importante dentro de su proceso evolutivo, pues gracias al juego y la comunicación con otros niños y niñas, además de proporcionar un seguimiento educativo, constituyen un lugar de evasión y eliminación de tensiones.
Estudios pilotos desarrollados con relación a la integración escolar de los niños y niñas con cáncer, demuestran que quienes se mantienen en contacto con la escuela a lo largo del tratamiento, son los que mejor se integran después al volver.
LA VUELTA AL COLEGIO
El final del tratamiento da lugar a un nuevo periodo dentro del proceso. Es el principio de una etapa y supone la readaptación a otra nueva y distinta cotidianidad, en la que aún no se sabe si pertenece al mundo de la «normalidad» o al de la «enfermedad».
Surgen vivencias angustiosas provocadas por el recuerdo de la enfermedad y el miedo a una posible recaída. Además, disminuye la percepción de apoyo médico y esto puede provocar sentimientos de soledad e indefensión ante «lo que va a pasar a partir de ahora».
También se hace presente una preocupación por las consecuencias del tratamiento. A veces quedan secuelas físicas, emocionales, sociales o cognitivas más o menos visibles e interrelacionadas, que suponen un sentimiento de pérdida y requieren un periodo de adaptación por parte de todos.
PREPARAR A LA CLASE
Cada alumno o alumna de la clase del niño o niña enfermo tendrá sus propias ideas y fantasía respecto al cáncer. Para algunos estará ligado al recuerdo desagradable de la pérdida de una persona próxima. El niño o la niña pueden tener miedo de que el resto también tengan cáncer. Por todo ello es muy importante que el profesorado le proporcione una información precisa y le animen a hablar de sus experiencias acerca de la enfermedad.
Antes de cualquier información en la clase, es conveniente consultar con el niño o la niña y con su familia. La forma y manera de actuar en la clase variará según la edad, preferencias y los propios objetivos del educador.
Habrá que informar de la vuelta y situación de su compañero o compañera, posibles cambios físicos y emocionales si los hubiera, previendo posibles comportamientos de broma o burla hacia estos cambios.
Procedimientos de información al grupo-clase:
– Pequeños/as: por medio de un cuento. La asociación española contra el cáncer tiene algunas herramientas para ello. https://www.aecc.es/SobreElCancer/CancerInfantil/CancerInfantil/Paginas/HomeCancerInfantil.aspx
– Medianos/as: por medio de historias y pequeños diálogos a través de juegos de simulación de roles y situaciones.
– Mayores: empleando técnicas de aplicación de la filosofía en el aula. Puede ser un diálogo o debate de opinión en el que no deben faltar aspectos como
o ¿Qué es el cáncer? Enfatizando que no es contagioso, que no se conocen las causas (luego nadie tiene la culpa), hablando acerca de cambios que puede producir y buscando naturalidad y sentimientos de aceptación y empatía.
o Preguntas del estilo de:
¿Cómo querrías ser tratado si estuvieses enfermo o enferma?
¿Cómo te sientes al estar al lado de alguien enfermo?
– Adolescentes: tal vez sea él o ella misma quien quiera comentarlo.
Videos explicativos de cómo explicarles el cáncer a los niños:
https://www.youtube.com/watch?v=1qatyyrPrN8
LOS PADRES Y LAS MADRES
El diagnóstico de cáncer en un hijo o hija se refleja en un enorme estrés en la familia. Ésta no sólo debe soportar el shock emocional asociado con la posible pérdida, sino que además necesitará adaptarse a un nuevo estilo de vida y a unos hábitos muy distintos. Estos cambios incluyen:
– La ausencia temporal del padre o la madre, para acompañar al niño o la niña al hospital.
– Delegación en los parientes para el cuidado del resto de hermanos y hermanas, que a su vez añoran a sus seres queridos.
– El horario familiar ajustado a las consultas médicas y al tratamiento clínico.
– Experimentan una sensible pérdida de control ante la necesidad de que su hijo o hija tenga que sufrir tratamientos agresivos y dolorosos y por la incertidumbre de su futuro.
– Es frecuente que se vuelvan demasiado protectores y en algunos casos indulgentes.
– Es probable que sientan aprensión por la vuelta de su hijo o hija al colegio.
– La familia se preocupa por la notable vulnerabilidad ante la infección y por la fatiga.
– También experimentan preocupación por la reacción de los otros niños y niñas y por los efectos secundarios evidentes, como caída de pelo o aumento de peso.
En Febrero de 2017, se aprobó una Proposición no de Ley (PNL) para que los pequeños y sus familias tengan derecho a una serie de prestaciones si se les reconoce, por ley, una discapacidad. Se aprobó por unanimidad de todos los partidos políticos a propuesta de Nueva Canarias con Pedro Quevedo como diputado.
A través de este PNL, el Congreso de los Diputados insta al Gobierno del Estado a modificar el Real Decreto 1971/1999, de 23 de diciembre, de procedimiento para el reconocimiento, declaración y calificación del grado de discapacidad, incorporando en el capítulo 11, correspondiente a neoplasias, un apartado que recoja la obligatoriedad de reconocimiento del 33% de discapacidad a los pacientes de 0 a 14 años diagnosticados de cáncer desde el mismo momento en que se produce el diagnóstico.
La Federación Española de Padres de Niños con Cáncer ha calificado de histórica la decisión del Congreso, ya que se trata de una demanda que reclaman desde hace años. Desde esta entidad señalan que las familias con menores diagnosticados de cáncer tienen un incremento medio en los gastos mensuales que oscila entre los 400 y 600 euros. Cantidades destinadas fundamentalmente a los desplazamientos, las comidas y estancias fuera de casa, la farmacia, etc.
No hay un criterio coherente entre las distintas comunidades que forman España, “respecto al procedimiento para el reconocimiento, declaración y calificación del grado de discapacidad”, explica Quevedo. Aunque la asociación Pequeño Valiente ha conseguido, tras años de lucha, que a los niños de la isla de Gran Canaria se les reconozca la discapacidad, existen otras Comunidades Autónomas que no están teniendo la misma suerte. «Hay algunas, como en la Comunidad Valenciana, que se les reconoce la discapacidad una vez que han pasado los seis primeros meses del tratamiento. Otras, como Galicia, ni siquiera tienen esta opción», según explican desde la organización.

LOS HERMANOS Y HERMANAS
En este apartado se pretende llamar la atención sobre un aspecto importante y que no podemos olvidar: el referente a los hermanos y las hermanas.
Tanto los hermanos como las hermanas del paciente infantil con cáncer pasan a su vez por malos momentos. Van a sufrir sentimientos de culpa, rechazo, temor, depresión y ansiedad. Se observa problemas escolares (académicos o de conducta) o síntomas físicos, tales como dolor de estómago y de cabeza.
Por tanto los esfuerzos deben ir encaminados a ayudarles de la forma más completa posible, lo que implica que ha de existir el conocimiento de la situación por parte de su profesorado.
Dentro de las reacciones comunes que se pueden presentar destacamos:
– Preocupación por su hermano/a: Muchas veces es debido a que no reciben toda la información que desean o que esta es sesgada o dada por familiares que se están haciendo cargo de ellos porque sus padres están atendiendo al hermano enfermo. Esta información limitada puede conducir a conceptos falsos sobre la naturaleza de la enfermedad y el tratamiento. Si el hermano está en el hospital, les preocupa la posibilidad cierta de la muerte.
– Sentimiento de tristeza. El diagnóstico de cáncer es un suceso extremadamente estresante que cambia la forma de actuar de toda la familia, por lo que están ansiosos y tristes.
– Sentimiento de culpa. Piensan que su hermano/a está enfermo por algo que ellos han hecho o han dejado de hacer, máxime si pocos días antes del diagnóstico hubieron problemas entre ellos.
– Celos y aislamiento. Todas las atenciones familiares se centran en el enfermo, con lo cual es normal sentir celos, e incluso desear enfermar para recibir ellos las mismas atenciones y regalos.
– Enfado: Cuando el enfermo mejora, las atenciones se mantienen igual, con lo que sentirse enfadado y mostrar agresividad es una forma de llamada de atención para que se les preste mayor cuidado a ellos.
– Preocupación porque otros miembros de la familia puedan padecer cáncer. Aclararles que el cáncer no es contagioso y que no finaliza siempre en muerte ayuda a disminuir esta preocupación.
– Ausencia de progenitores: El cuidado del enfermo requiere mucho tiempo y energía. Se pueden producir carencias emocionales y abandono de las tareas domésticas, que en el caso de niños más mayores, pueden recaer sobre ellos.
– Preocupación por los progenitores: Los hermanos sienten como sus padres están desbordados por la enfermedad.
Mientras las reacciones más severas son mejor llevadas por un profesional, generalmente los hermanos y hermanas simplemente requieran un contexto seguro y de comprensión, en el cual se traten sus sentimientos. Muchas veces la escuela es, junto con la actuación del profesorado implicado o dirección, el marco ideal para ello.
LAS ASOCIACIONES DE PACIENTES
Las asociaciones de pacientes ofrecen información sobre la enfermedad para la que trabajan. Esto es muy útil para personas que acaban de recibir un diagnóstico y no saben por dónde empezar. También organizan charlas, debates o talleres ocupacionales. Las vemos a menudo en actividades en la calle, haciendo una tarea muy importante: sensibilizar a la población. La sensibilización tanto puede ser para ayudar a prevenir la enfermedad como para ayudar a entender qué significa para una persona el tenerla. Por eso a veces vemos representantes de asociaciones de pacientes en medios de comunicación.
El apoyo individualizado también pasa por los aspectos psicológicos: muchas asociaciones de pacientes tienen psicólogos para ayudar a los pacientes -y sus familiares- a afrontar la enfermedad y gestionar las reacciones emocionales que conlleva. Se pueden hacer terapias tanto individuales como en grupo. Igualmente puede haber abogados que asesoren en litigios con la administración por el reconocimiento de discapacidades o invalidez. Incluso médicos dispuestos a dar segundas opiniones sobre las enfermedades, o informar de los aspectos médicos.
Los pacientes, además de información y servicios, pueden encontrar personas en una situación similar a la suya. Esto les ayuda a ver que no están solos, que hay otros a los que les pasan cosas parecidas, y pueden encontrar apoyo y experiencias para el día a día o para afrontar el futuro. Hay entidades que han creado la figura del paciente experto: una persona con la misma enfermedad que ha recibido una formación para atender e informar a los demás.
Las asociaciones de pacientes y sus voluntarios, terminan siendo todos una gran familia en la que los pacientes y sus familiares se apoyan en el día a día de la enfermedad. Se realizan excursiones, galas benéficas, actividades dentro del hospital, viajes, se recaudan fondos…
Federación Española de Niños con Cáncer:
Monte Olivetti, 18, Local 1 (c.v. a c/ Bustos 3) 28038 Madrid
Victoria Carrazoni (Responsable de Comunicación)
Email: comunicacion@cancerinfantil.org
Tlf móvil: 699 981 563
Tlf fijo: 915 572 626
Web: http://cancerinfantil.org/
Actualmente la federación la conforman:
o ADANO Asociación de Ayuda a Niños con Cáncer de Navarra.
o AFACMUR Asociación de Familiares de Niños con Cáncer de la Región de Murcia.
o AFANION Asociación de Familias de Niños con Cáncer de Castilla La Mancha.
o ALES Asociación para la Lucha contra las Enfermedades de la Sangre.
o ANDEX Asociación de Padres de Niños Con Cáncer de Andalucía.
o ARGAR Asociación de Padres de Niños y Adolescentes con Cáncer de Almería y Provincia.
o ASANOG Asociación de Ayuda a Niños Oncológicos de Galicia
o ASPANOA Asociación de Padres de Niños Oncológicos de Aragón.
o ASPANOB Asociación de Padres de Niños Con Cáncer de Baleares.
o ASPANION Asociación de Padres de Niños con Cáncer de la Comunidad Valenciana.
o ASION Asociación Infantil Oncológica de Madrid.
o AUPA Asociación de Padres y Madres de Niños Oncológicos de Granada
o GALBÁN Asociación de Familias de Niños con Cáncer del Principado de Asturias.
o PYFANO Asociación de Padres Familiares y Amigos de Niños Oncológicos de Castilla y León
o PEQUEÑO VALIENTE Asociación de Niños con Cáncer Pequeño Valiente.
o FARO Asociación Riojana de Familiares y Amigos de Niños con Cáncer
Asociaciones Colaboradoras
o AOEX Asociación Oncológica Extremeña.
o AFANOC Associació de Familiars i Amics de NensOncològics de Catalunya
o Fundación de Oncología Infantil Enriqueta Villavecchia Fundación de Oncología Infantil Enriqueta Villavecchia.
CUANDO LA ENFERMEDAD GANA LA BATALLA
Hay huérfanos, huérfanas, viudos y viudas, pero los padres que han perdido a un hijo, ¿cómo se les denomina? Da igual el motivo de la pérdida, por cáncer o por un accidente, el dolor es el mismo. Y no hay una palabra en el diccionario para denominarlos, quizá porque no hay ninguna que incluya tanto dolor en un sólo término. Por eso, los padres de niños con cáncer han pedido a la RAE que se incluya en el diccionario la palabra “huérfilo”.

Estos últimos días de vida de una persona, no deberían transcurrir en un centro hospitalario. Se deben brindar en los domicilios, los cuidados paliativos de igual calidad que se dan en un hospital. Por mucha seguridad que brinde el entorno hospitalario, donde mejor estamos es en casa, rodeados de nuestras cosas y de todos nuestros seres queridos.
Por ello, desde las distintas asociaciones de enfermos de cáncer se viene demandando la creación de las unidades de cuidados paliativos domiciliarios para aquellos pacientes que lo soliciten.
Normalmente en el curso de la enfermedad, los cuidadores más directos del paciente han aprendido y desarrollado destrezas en técnicas que ya las querrían muchos profesionales noveles. Saben preparar, calcular dosis y administrar medicación casi con los ojos cerrados.
¿CÓMO RESPONDEN LOS NIÑOS ANTE LA MUERTE?
Hermanos, compañeros de clase, amigos, primos, compañeros de una actividad deportiva, pueden expresar su dolor de diversas maneras. Algunos son muy abiertos, mientras que otros pueden aparecer casi indiferentes a la pérdida. Estas respuestas son una variación normal en la cantidad de reacciones sobre la muerte.
Los sentimientos de pérdida de la persona con cáncer deben ser reconocidos, pero no deben intentarse forzar a hablar de la muerte o a enfrentar el dolor antes de que esté preparado para hacerlo. La mayoría, lo hace a su manera y a su propio ritmo, si se les permite, pero no si se les fuerza o apura.
Asistir al velatorio o funeral puede ser otra forma de ayudar dándose cuenta de que la muerte es irreversible, brinda la oportunidad de dar el último adiós y de expresar la tristeza por la pérdida. Pero no hace falta que vayan todos, nadie deber ser obligado a ir si no quiere.
Las preguntas sobre la muerte pueden haber surgido durante el proceso de enfermedad. Si se han dado respuestas honestas y directas cuando se plantearon, se suele sobrellevar mejor este proceso.
Se puede crear un pequeño homenaje a su amigo: plantar un árbol, hacer una gala… Organizar este proyecto y juntar fondos para una causa noble puede ser una experiencia muy valiosa y brindará a la familia del niño o la niña una prueba tangible y muy agradecida de hasta qué punto los demás comparten su sentimiento de pérdida.
http://cancerinfantil.org
http://www.msal.gov.ar/inc/acerca-del-cancer/cancer-infantil/
https://www.aecc.es/Paginas/PaginaPrincipal.aspx
https://www.aecc.es/SobreElCancer/CancerInfantil/CancerJuvenil/informacion/Paginas/efectosnotansecundarios.aspx
http://www.sehop.org
http://www.uv.es/rnti/
https://drive.google.com/file/d/178KjAa7aHvBBXl_DMSJ23NZJdZFm72Yu/view (guia profesorado y padres)
https://www.cancer.gov/espanol
https://www.ninr.nih.gov/sites/www.ninr.nih.gov/files/NINR_508cBrochure_Spanish_2015.pdf

Autora: Patricia Baez, enfermera.





