Tengo cáncer de mama,
¿esto es hereditario?,
¿tienen mas riesgo mis hijas?
La vida da un vuelco en el momento menos esperado por muchas razones, y una de esas razones es cuando de repente nos diagnostican una enfermedad como el cáncer de mama. Aprecio que a mis pacientes les invaden muchas dudas y miedos con el diagnóstico, y uno de esos miedos es pensar que la enfermedad pueda afectar a su descendencia o entorno familiar, miedo a que exista un vinculo hereditario en la misma.
El cáncer de mama es después de los tumores cutáneos no melanomas el cáncer mas frecuente en la mujer. En España 1 de cada 8 mujeres va a sufrir un cáncer de mama a lo largo de su vida. Las edades comprendidas entre los 35 y los 80 es donde se agrupan la mayoría de casos, siendo la horquilla comprendida entre 45 a 65 años donde la aparición del mismo es mas frecuente.
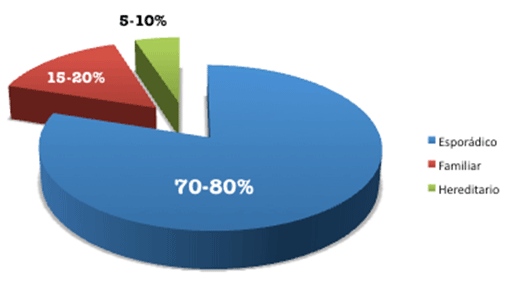
El cáncer de mama se clasifica desde el punto de vista de la causa de su aparición en esporádico, hereditario y familiar.
Cáncer esporádico: Se trata del cáncer de mama más frecuente, representa el 70% de los casos.
Es el que aparece tras la suma de múltiples factores de riesgo con los daños en los genes de la paciente, daños genéticos que han ido apareciendo a lo largo de la vida de la misma, ocurren tras el nacimiento, con lo cual es un daño individual que porta la paciente, no ha sido heredado.
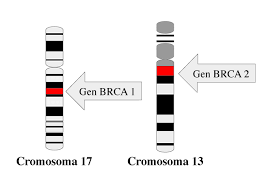
Cáncer hereditario: Representa a un bajo porcentaje de las pacientes enfermas de cáncer de mama, en torno a un 5-10% de las mismas. En estos casos si existe una mutación genética sobre unos genes concretos, los genes mas frecuentes afectados son el BRCA1 Y BRCA2. Estos genes están dañados desde el momento de la concepción de la persona. Son transmitidos por los genes de la madre o del padre.
Debemos entender bien que lo que se hereda es una predisposición a sufrir cáncer de mama, no se hereda el cáncer en si. Es un dato importante a saber, que si para la población general el riesgo de cáncer de mama en su vida está en torno al 8-10%, en una persona con una mutación en los genes BRCA1 ó 2, este riesgo de tener cáncer de mama a lo largo de su vida asciende al 72% cuando la mutación está en el BRCA1 y al 69% cuando la mutación esta en el gen BRCA 2 .
Las mutaciones en los genes BRCA1 y 2 no solo se asocian a un aumento de riesgo de sufrir cáncer de mama, también aumentan el riesgo de cáncer de ovario (20-40% a lo largo de su vida), cáncer de trompa de Falopio, cáncer de próstata, cáncer de páncreas…
Cáncer familiar: aproximadamente un 15-20% de las pacientes afectas de cáncer de mama tienen una historia familiar significativa (dos o mas parientes de primer o segundo grado con enfermedad de cáncer de mama) pero no tienen una mutación identificable en un gen conocido por causar una predisposición hereditaria al cáncer de mama. Se considera que estos canceres son probablemente debidos a una combinación de genes y otros factores compartidos en la familia, como el medio ambiente y el estilo de vida.
Teniendo en cuenta la clasificación previa, solo los casos de cáncer de mama hereditarios o familiares se asocian a un aumento de riesgo de enfermedad en el resto de la familia. Y solo existe la posibilidad de realizar un estudio para identificar este alto riesgo en los cánceres hereditarios, donde podemos encontrar la mutación en el estudio genético de la paciente.
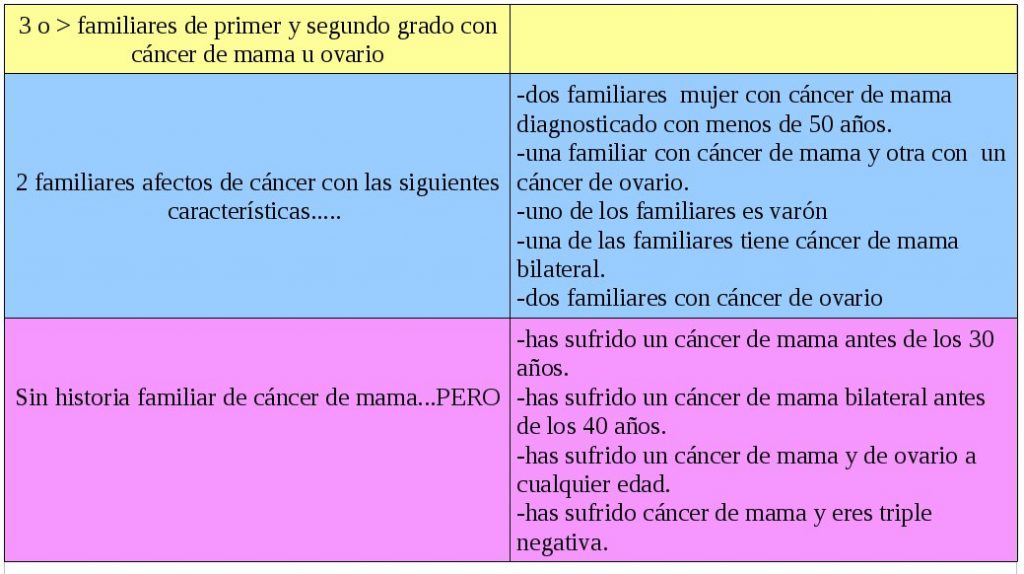
¿En qué situaciones debemos sospechar que podemos ser una persona con un cáncer de mama hereditario?
Les adjunto el siguiente recuadro donde se recoge las circunstancias que deben hacer sospechar la presencia de una predisposición hereditaria a sufrir cáncer de mama.
Las dos primeras filas explica el número de casos que debe tener una familia para considerarse de alto riesgo o sospechosa de estar afecta de una mutación genética. En la tercera fila se explica en que situaciones especiales no son necesarias que haya mas de una persona de la familia afecta, sino los casos en los que habiendo un único enfermo, las propias características de este enfermo hacen sospechar que pueda existir un cáncer de características hereditarias.
Si en nuestra familia presentamos los casos suficientes de enfermedad para sospechar que se trata de una familia con predisposición hereditaria, debemos acudir a la consulta de consejo genético. Si se decide realizar el estudio genético, tengamos en cuenta que dicho estudio debe realizarse sobre una de las personas que han sufrido la enfermedad. El resultado de la prueba de estudio genético que obtengamos puede ser el siguiente:
–Resultado positivo: significa que somos portadores de la mutación sobre los genes BRCA1 y 2 que se relacionan con un mayor riesgo de la enfermedad. Tenemos mayor riesgo de sufrir un cáncer. Este resultado solo nos informa de nuestro mayor riesgo, no nos puede asegurar que vayamos a tener un cáncer, ni cuando lo vamos a tener. Se puede tener la mutación y nunca desarrolllar la enfermedad.
Si debemos tener claro que desarrollemos o no la enfermedad, nuestros hijos si tienen un 50% de riesgo de heredar ésta mutación de nosotros. Y a su vez, nuestros hermanos también tienen un 50% de riesgo de haberla heredado como nosotros.
–Resultado negativo: Podemos tener un resultado negativo con dos posibilidades.
a) existe una primera posibilidad en la cual nuestra familia ha sido estudiada y se conoce que algunos componentes de la misma tienen mutación del gen BRCA 1 ó 2. En este supuesto de mutación en la familia, si nosotros presentamos un estudio sin mutación, significa que no hemos heredado el riesgo aumentado de sufrir cáncer de nuestra familia, con lo cual tendremos el mismo riesgo que el resto de la población. A su vez esto implica que no podemos transmitirle la mutación a nuestros hijos porque no la tenemos. Este resultado se llama negativo verdadero.
b) existe una segunda posibilidad de resultado negativo. En este caso el estudio familiar no identifica una mutación en los genes BRCA1 y 2. Nuestra familia no tiene la mutación y nosotros tampoco, pero aún así el componente de alto riesgo familiar existe. Puede deberse a que las mutaciones no son detectadas con los estudios realizados, o que se localizan sobre otros genes que aun desconocemos su vinculo con esta enfermedad. Este resultado negativo no nos puede confirmar que nuestro riesgo sea el de un cáncer hereditario o uno esporádico.
–Resultado ambiguo: En estos casos los estudios genéticos sobre el gen BRCA 1 Y 2 detecta cambios en los genes, pero dichos cambios no han sido asociados previamente a un aumento de riesgo de la enfermedad. No existe la seguridad de que esos cambios sean dañinos para las personas que los tenga. Este resultado ambiguo aparece en el 10% de las personas que se realizan este tipo de estudio.
Y después de todo este enredo, de identificar si somos una persona que tenemos un cáncer hereditario, de realizarnos un estudio genético y conseguir un resultado. Ya tenemos la información que responde a la pregunta del título del artículo, si existe riesgo de transmitir la enfermedad a nuestros hijos, o la posibilidad de que otros familiares cercanos puedan estar afectados. Pero, ¿qué debemos hacer ahora? Si realmente confirmamos que tenemos una mutación en nuestra dotación genética que nos aumenta el riesgo de sufrir cáncer de mama, de ovario, de trompa, de pancreas… ¿Qué opciones de reducción de riesgo tenemos?
Medidas de reducción de riesgo en portadores de mutación:
Existen 3 líneas de acción para intentar reducir el riesgo de desarrollar un cáncer en las personas portadoras de la mutación: exámenes de detección intensificados, cirugía profiláctica reductora de riesgo y quimioprofilaxis.
Exámenes de detección intensificados: Implica la realización de estudios radiológicos anuales o cada 6 meses (mamografía o resonancia magnética, o ambas pruebas) a partir de los 25-35 años de edad. O comenzar a realizar los estudios radiológicos a la edad de 5 años inferior a la edad diagnóstico de su familiar mas joven afecto. Esto permitirá un diagnóstico precoz de la enfermedad en el caso de aparecer. Estos controles no están exentos de riesgos asociados a efectos colaterales de someterse a pruebas de repetición, así como a un aumento de diagnóstico de lesiones sospechosas que obligan a biopsias y a estudios que finalmente resulten benignas. Se puede pensar que si es benigna es realmente una buena noticia, que lo es. La problemática reside en someternos a estudios de forma repetitiva, con la consecuente afectación de la paciente en sufrir procedimientos médicos y estrés sin obtener un beneficio real diagnóstico.
Actualmente no existen métodos efectivos de exámenes de detección de cáncer de ovario que reduzcan el riesgo de morir por cáncer de ovario. Los estudios que se pueden realizar, del tipo ecografía transvaginal, analítica con controles de antígenos asociados al cáncer o exploraciones clínicas, no ofrecen un diagnóstico lo suficiente precoz de la enfermedad para reducir el riesgo de muerte por cancera de ovario.
Cirugía profiláctica reductora de riesgos:La cirugía profiláctica consiste en extirpar los tejidos con riesgo de sufrir degeneración cancerígena. Se trata del caso que estamos tratando, de la extirpación de las mamas y de los ovarios.
En el caso de las mamas la cirugía consistiría en una mastectomía bilateral profiláctica. En la actualidad se realiza una cirugía con patrones de mastectomía ahorradora de piel diferentes a los que se realizan para las mastectomías oncológicas tradicionales, conservando el complejo areola pezón. Estos patrones quirúrgicos permiten la reconstrucción inmediata de la mama. Esta cirugía no elimina del todo el riesgo de sufrir cáncer de mama, pero si está establecido que reduce el riesgo en un 95-98%.
En el caso de los ovarios se realiza una extirpación de ambos ovarios conjunto a las trompas de Falopio. Esta cirugía lleva consigo la aparición de un estado menopáusico que en las pacientes jóvenes puede no ser deseado, y que conlleva también efectos nocivos para la paciente. En ventaja a esta menopausia destacar que el propio hecho de perder el estimulo hormonal ovárico también disminuye el riesgo de tener un cáncer de mama. Estudios de investigación demuestran que las mujeres portadoras de mutación que fueron sometidas a la extirpación de ovarios y trompas de Falopio tuvieron una reducción de casi el 80% del riesgo de morir por cáncer de ovario, y una reducción del 56% del riesgo de morir por cáncer de mama.
En el caso de los hombres se desconoce si la mastectomía bilateral profiláctica les reduce el riesgo de presentar cáncer de mama.
Quimioprofilaxis: Consiste en la toma de medicación para reducir el riesgo de desarrollar la enfermedad. Se están realizando estudios con el tamoxifeno y el raloxifeno en EEUU, pero aun no está claro el beneficio de estos tratamientos en pacientes afectas de mutaciones en BRCA 1 ó2.
Un Meta-análisis sobre 18 estudios realizados sobre la toma de anticonceptivos orales han establecido que la toma de los mismos reduce el riesgo de sufrir cáncer de ovario, y a su vez no se asocia a un aumento de riesgo de sufrir cáncer de mama.
Y aquí termina la información que quería trasmitirles referente al cáncer de mama, a la existencia o no de un riesgo familiar y a las medidas de tratamiento que podemos llevar a cabo.
En salud el conocimiento es poder.
Autora: Concepción Gómez