El farmacéutico comunitario como bien sabemos y muchos estudios recientes lo demuestran, es el profesional sanitario más accesible y de mayor confianza para gran parte de la población general. Este papel tan importante y primordial nos convierte en una pieza fundamental del puzzle para la necesaria relación de ayuda, apoyo y acompañamiento en todo el proceso oncológico.
El farmacéutico comunitario desde el primer momento va a acompañar al paciente con el mejor consejo farmacéutico, con rigor científico mejorando así numerosos aspectos en su día a día de la enfermedad y en su calidad de vida. Sea cual sea el tratamiento al que va a ser sometido el paciente (cirugía, quimioterapia, terapias dirigidas, inmunoterapia, terapia hormonal o radioterapia) un 70 % sufre efectos secundarios y reacciones adversas a nivel de piel y mucosas, pelo y cuero cabelludo, incluso en las uñas. Aunque en los últimos 40 años se ha duplicado la supervivencia de estos pacientes, estos efectos adversos son muy limitantes y disminuyen la calidad de vida, no sólo del paciente, sino también de sus familiares y cuidadores. Tanto es así que, en numerosas ocasiones, hay que interrumpir el tratamiento debido a complicaciones y alteraciones cutáneas secundarias a los tratamientos pautados.
El farmacéutico bebe aconsejar al paciente cómo cuidar la piel desde un primer momento para prepararla. De esta forma se previene y evita, en la medida de lo posible, la aparición de estos efectos secundarios y se favorece la adherencia al tratamiento
El acompañamiento durante todo el tratamiento con protocolos de actuación dermofarmacéutica es fundamental ya que puede ayudar al paciente ante la aparición de alteraciones, minimizándolas y mejorando su calidad de vida, o bien derivar al especialista correspondiente en caso de complicaciones de las mismas. Recabar información acerca de cuándo va a iniciar el tratamiento, qué tipo de tratamiento va a seguir y estar pendiente de todos los cambios que el paciente vaya notando, así como sus efectos secundarios va a significar un gran apoyo para el paciente tanto desde el punto de vista físico como psicológico.
A su vez es importante seguir unas recomendaciones específicas una vez finalizado el tratamiento ya que estas alteraciones y efectos secundarios pueden surgir incluso años después de haber terminado el mismo.
Cuidados generales dermocosméticos:
Es importante mantener una higiene adecuada, evitando temperaturas elevadas y baños largos, así como el uso de esponjas. Se recomienda un secado suave, con ligeros toques con una toalla limpia. El uso de jabones con bases lavantes muy suaves, a ser posible formulados con aceites, que tengan un pH muy similar al de la piel y que no resulten muy básicos es fundamental en estos casos. Son de elección aquellos que contengan en su formulación activos hidratantes, calmantes, antioxidantes y todos aquellos que ayuden a conservar la función barrera de la piel. A nivel facial podemos recomendar un protocolo de doble limpieza, con fase oleosa y fase acuosa, que conserve el manto hidrolipídico en perfecto estado para que ejerza su función de defensa protectora.
Tras la limpieza es igualmente importante aplicar productos altamente nutritivos e hidratantes, tanto a nivel facial como corporal. Buscaremos formulaciones que contengan sustancias emolientes lipídicas que mejoren la función barrera y ayuden de esta forma a retener el agua de la propia piel, minimizando la pérdida de agua transepidérmica y por tanto la deshidratación. Por ejemplo, son recomendables todos aquellos productos que contengan aceites vegetales, humectantes o sustancias hidratantes que activan la captación de agua como el ácido hialurónico, la glicerina o la vitamina E. Es fundamental que todas estas formulaciones no contengan sustancias alergénicas que puedan irritar o causar intolerancia cutánea en estas pieles tan sensibilizadas. Se buscarán formulaciones no comedogénicas y no oclusivas para la epidermis.
Estos pacientes deben utilizar en su día a día fotoprotectores solares en textura crema, que resultan más hidratantes que otras formas galénicas, con filtros solares físicos o minerales aptos para pieles extremadamente sensibles y que no den lugar a reacciones alérgicas. Se recomiendan SPF (factor de protección solar) 50+ y reponer el fotoprotector cada 2 horas, haciendo especial hincapié en las medidas físicas protectoras como sombreros y gorras. Es de gran ayuda el uso de maquillaje corrector que mejora el aspecto y la apariencia del paciente ayudándole a sentirse mejor y por tanto mejorando su calidad de vida. Se deben evitar siempre los productos exfoliantes tanto físicos como químicos, así como formulaciones con alfa hidróxiácidos o retinoides durante el tratamiento oncológico.
No debemos olvidar nunca el cuidado de zonas específicas como manos y pies que son diana de muchas de las alteraciones y complicaciones en este tipo de pacientes por las que tienen que detener los tratamientos. Se recomienda la visita frecuente al podólogo, el uso de guantes, calzado adecuado que no apriete en ningún caso y que transpire, así como calcetines que no opriman.
Igualmente debemos poner especial interés en el cuidado e higiene bucal con visitas rutinarias al odontólogo, el uso de cepillos suaves y de fórmulas hidratantes que no resequen, evitando siempre el alcohol como componente de colutorios.
La higiene íntima debe basarse en productos específicos siendo fundamental para mantener la mucosa y flora vaginal en perfecto estado evitando así sensaciones de sequedad y picor en la zona.
Todo ello forma parte de la educación sanitaria de la que el farmacéutico es responsable, dando lugar al empoderamiento del paciente para poder hacer frente de la mejor forma posible a todos estos cambios y alteraciones que van a aparecer en el devenir de su enfermedad y del correspondiente tratamiento.
Alteraciones y afecciones cutáneas frecuentes en el paciente oncológico:
Podríamos decir que se trata de una «carrera de fondo» ya que las alteraciones y afecciones cutáneas secundarias a tratamientos oncológicos son tan numerosas como frecuentes y en distintos grados dependiendo del tipo de tratamiento, de la dosis del mismo y del propio paciente. Además pueden aparecer de manera aislada o a la vez, por lo que la implicación del paciente resulta fundamental como mencionábamos anteriormente, ya que mejora el cómo afrontarlas.
Se debe evitar la sequedad o xerosis cutánea que se caracteriza por una deshidratación de la piel que puede ser en ciertos casos muy intensa ya que hay un aumento de pérdida de agua producido por la misma enfermedad o bien por el tratamiento instaurado. La deshidratación provoca además de una pérdida de brillo cutáneo y una falta de elasticidad, así como prurito, una mayor descamación de células superficiales de la piel que muchas veces da lugar a heridas y fisuras ante roces mínimos evolucionando a grietas dolorosas.
Es frecuente que, debido a la enfermedad y o bien debido al propio tratamiento, aparezcan alteraciones dermatológicas que son especialmente visibles a nivel facial y aunque muchas son transitorias pueden suponer un cambio importante en el aspecto y un rechazo de su imagen influyendo negativamente a nivel psicológico. Se puede notar desde pérdida de luminosidad e hidratación dando lugar a un color cetrino y apagado, unido a sensación de tirantez. También son muy frecuentes las alteraciones como el aumento de los poros, aparición de telangectasias faciales, aumento de léntigos e hiperpigmentaciones heterogéneas.
Gran parte de los tumores son abordados con tratamiento quirúrgico, independientemente de que antes o después se añada quimioterapia o radioterapia. Las complicaciones frecuentes a corto plazo son infección de la herida quirúrgica o hematomas, pero también existen complicaciones a largo plazo entre las cuales existen cicatrices hipertróficas o cicatrices queloideas que aparecen meses después de la cirugía. Se recomienda una buena desinfección de la zona, y posterior aplicación de aceites ozonizados por su efecto antiinflamatorio, cicatrizante, regenerador e higienizante, así como productos emolientes que aumenten la elasticidad de la zona. Se debe hacer especial hincapié en no exponer a la radiación solar la cicatriz ya que se puede producir hiperpigmentación de la misma y en caso que se vaya a exponer a la radiación utilizar fotoprotectores con filtros físicos o minerales idóneos para este tipo de pieles agredidas.
Son muy típicas las dermatosis en el paciente oncológico y encontramos las que cursan con elevado prurito cutáneo, generando un continuo rascado y por tanto inflamación de la zona, con la consiguiente pérdida de integridad de la barrera cutánea y el peligro de sobreinfección. Las recomendaciones en estos casos van enfocadas sobretodo a calmar la zona afectada, disminuir la inflamación y regenerar la epidermis favoreciendo la cicatrización de microheridas y evitando la sobreinfección por gérmenes. Son de elección los productos formulados con aceites ozonizados ya debido a su efecto antiinflamatorio disminuyendo la hinchazón y por su efecto calmante disminuyendo el prurito y el picor de forma inmediata. Su efecto cicatrizante regenera y repara y el efecto higienizante actúa sobre bacterias, hongos y virus. Estas propiedades unidas a su efecto antioxidante que inhibe radicales libres, mejora los sistemas enzimáticos reparadores y estimula el sistema inmunitario cutáneo. Se utilizan también frecuentemente extracto de caléndula, de hamamelis, de regaliz, pantenol o alfa-bisabolol por sus efectos calmantes y antiinflamatorios.
Existen casos de dermatitis tras colostomía. Los pacientes son portadores de orificios o estomas en los que u la piel contacta con diferentes tramos del aparato digestivo. Los pegamentos que adhieren las bolsas de plástico al estoma muchas veces pueden resultar irritantes. El roce, la maceración ante el ambiente de humedad y el contacto repetido con orina o heces puede producir dermatitis irritativa o incluso lesiones cutáneas. Para prevenirlo lo mejor es mantener la zona limpia y seca en todo momento.
En algunos casos aparecen ulceraciones y grietas, frecuentemente en manos y pies, muy dolorosas e incapacitantes puediendo resultar una vía de entrada de microorganismos patógenos, por lo que estas alteraciones deben estar muy controladas. Es fundamental en estos casos una buena higiene antiséptica, una correcta hidratación perilesional, así como el uso de productos reparadores que a su vez favorezcan la cicatrización de la zona.
En los casos de aparición de úlceras pueden también deberse a posiciones de decúbito, especialmente si la zona se encuentra sometida a una presión mantenida como por ejemplo en el caso de pacientes inmovilizados. En estos casos la prevención es crucial. Deben realizarse cambios posturales frecuentes, utilizar elementos para minimizar el roce de la piel con la superficie y prevenir con productos emolientes e hidratantes que mantengan la barrera cutánea en perfecto estado como normas básicas.
La eritrodisestesia palmoplantar, conocida más comúnmente como síndrome mano-pie, es un efecto secundario frecuente con la quimioterapia. Consiste en la aparición de enrrojecimiento y descamación en las palmas de las manos y plantas de los pies llegando a evolucionar a lesiones graves más incapacitantes. Suele acompañarse de sensación de hormigueo y molestias Desaparecen generalmente una vez terminado el tratamiento. Para prevenirlos se recomienda una hidratación cutánea abundante con formulaciones emolientes. En el caso de llegar a aparecer se pueden utilizar aceites ozonizados con efecto antiinflamatorio, calmante, cicatrizante, hidratante y antioxidante.
Son frecuentes también reacciones cutáneas típicas de la quimioterapia inducidas por fármacos inhibidores del receptor del factor de crecimiento epidérmico. Entre ellas nos encontramos con reacciones de hipersensibilidad, lesiones en la piel en forma de pápulas o pústulas, paroniquias y onicopatias o erupciónes acneiformes. Este último es uno de los efectos adversos más precoces y característicos afectando al 75-100% de quienes reciben estos tratamientos. Recuerda al acné adolescente pero sin comedones. Se deben evitar la aplicación tópica de retinoides, ácido salicílico o alfahidróxidoácidos, asi como la extracción manual. Hay que hacer especial hincapié en estos casos en evitar la hiperpigmentación postlesional.
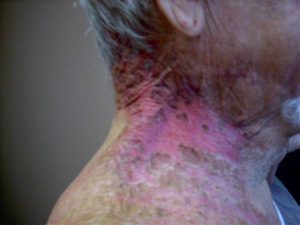
La radiodermitis es un efecto secundario que puede aparecer durante la radioterapia aunque ésta es una técnica está actualmente muy desarrollada y optimizada. La radiodermitis puede en casos muy severos llevar a interrumpir las sesiones de radioterapia, por lo que es muy importante el tratamiento preventivo de la piel expuesta. La radiodermitis se produce por la agresión o inflamación producida sobre la barrera cutánea disminuyendo la capacidad regeneradora de las células de la piel y dañando a su vez los vasos sanguíneos necesarios para la correcta renovación de la misma. Existen radiodermitis agudas y crónicas. La radiodermitis aguda aparece durante el tratamiento y hasta los primeros tres meses después de la exposición a la radiación. Existen distintos grados de gravedad dependiendo de la dosis y fraccionamiento del tratamiento o la coexistencia de otros factores como puede ser quimioterapia o inmunoterapia coadyuvantes, la desnutrición, el daño solar crónico o la piel de fumadores crónicos. Su sintomatología va desde el eritema, la descamación seca, la maceración o ulceración. Es especialmente frecuente e intensa en pacientes con tumores de cabeza y cuello y en pacientes con cáncer de mama. Es muy importante la higiene y cuidado de la piel en estos pacientes. Siguiendo las mismas normas que hemos hablado anteriormente teniendo en cuenta que no se debe aplicar ningún producto cuatro horas antes de la sesión de radioterapia y es indispensable evitar la exposición solar en la zona radiada. Se debe evitar en la medida de lo posible el uso de corticoides por los efectos secundarios típicos de éstos en la zona, entre ellos la atrofia cutánea o la inmunosupresión. Se recomienda el uso de productos formulados con aceites ozonizados, vitamina E, aloe vera, ácido hialurónico o sucralfato. No se deben utilizar productos irritantes que contengan alcohol o ácidos. Se recomienda un seguimiento dermatológico posterior de este tipo de pacientes dado que una piel irradiada está más dispuesta al desarrollo de tumores cutáneos. La radiodermitis crónicas aparecen desde los seis meses o años después de acabar el tratamiento y pueden observarse en forma de alopecia, cambios en la pigmentación, telangiectasias, retracción de la piel, fibrosis o ulceración con la consiguiente posible sobreinfección. Por ello, es muy importante el tratamiento y cuidado de la piel en este tipo de pacientes una vez acabado el tratamiento y durante el transcurso de los años.
Caso de radiodermitis secundaria a tratamiento de radioterapia.
Por otra parte son muy frecuentes las mucositis orales tanto en casos de quimioterapia como en radioterapia en cabeza y cuello. Causa molestias muy importantes, llegando a dificultar la ingesta de alimentos. La sintomatología comienza con un enrojecimiento de la mucosa y una posterior sensación de quemazón. Tras ello empiezan aparecer ulceraciones que cursan con mucha inflamación y que pueden ser generalizadas en ciertas áreas de la boca como pueden ser laterales, labios, cara inferior o lateral de la lengua. Para prevenirla se debe extremar la higiene bucal para no causar ninguna microherida que posteriormente corra el peligro de sobreinfectarse. Se recomienda el uso de cepillos extremadamente suaves. Se podrían utilizar probióticos específicos a nivel bucal que mejorarían la flora autóctona evitando posibles sobreinfecciones. Una vez aparecida la mucositis se pueden utilizar fórmulas con aceites ozonizados por las propiedades regeneradoras, cicatrizantes, antiinflamatorias e higienizantes de los mismos o productos tipo barrera formulados con ácido hialurónico. Es recomendable que se realicen enjuagues con colutorios formulados sin alcohol, así como evitar comidas picantes, saladas, cítricos que pueden causar gran escozor.
A nivel capilar el principal problema que puede notar el paciente en su pelo es la caída. No toda la quimioterapia induce a la alopecia. Por ello es bueno que el paciente consulte con el oncólogo antes de iniciar el tratamiento. La pérdida de cabello se va notando por zonas y no sólo en la cabeza sino también en otras partes del cuerpo como las cejas, lo cual tiene gran impacto en el reconocimiento de la imagen personal. La alopecia inducida por quimioterapia es casi siempre reversible y empieza recuperarse al mes de suspender el tratamiento. Ocasionalmente el pelo nuevo presenta características físicas diferentes al original pero con el tiempo recupera el mismo aspecto. En el caso de la radioterapia se puede producir también alopecia pero exclusivamente en la zona tratada y puede ser permanente o temporal en función de la dosis recibida. Desde la farmacia podemos recomendar que antes de que empiece a caer el pelo se puede cortar para minimizar el impacto en el propio paciente. Se pueden recomendar el uso de pañuelos o gorros pero siempre de algodón para que el pelo y el cuero cabelludo y se aireen. Existen también gran variedad de pelucas tanto de pelo natural como sintético o semisintético. Se deben utilizar champús con bases lavantes suaves preferentemente sin sulfatos. Se pueden utilizar productos revitalizadores pero siempre enjuagando con agua abundante para no dejar restos que puedan irritar el cuero cabelludo. Se recomienda lavar suavemente sin frotar y evitar el uso de tintes agresivos o decoloraciones, así como de secados a elevadas temperaturas. La caída de cejas y pestañas se puede disimular con maquillajes o micropigmentación. Las prótesis de cejas y pestañas son menos aconsejables ya que los pegamentos pueden irritar la piel.
Como bien hemos mencionado, dependiendo del tratamiento oncológico a seguir por el paciente, las dosis y frecuencia, así como dependiendo del propio paciente, pueden aparecer cualquiera de estos efectos adversos. Para evitarlos en la medida de lo posible, minimizarlos y evitar complicaciones, la figura del farmacéutico comunitario como profesional sanitario formado e informado juega un papel fundamental, ya que puede aportar un consejo farmacéutico de rigor al paciente con el objeto principal de mejorar su calidad de vida y la de todas las personas cercanas, así como de asegurar la adherencia, y por tanto mayor probabilidad de éxito, del tratamiento oncológico.
Blanca Llacer.
Farmacéutica.





