Concepto
El carcinoma basocelular es un tipo de cáncer no melanoma, desencadenado en torno al 90% de los casos por la exposición a la radiación ultravioleta.
Conocido como carcinoma de células basales, es la forma más común del cáncer de piel, y según la OMS uno de los tipos de cáncer más frecuentes.
Se produce por un crecimiento anormal y descontrolado de las células basales de nuestra epidermis, la capa más superficial de la piel. Las células basales se encuentran en la base de esta epidermis, van evolucionando y pasando de una capa a otra hasta desprenderse en forma de escamas. Si hay una alteración en el DNA de estas células basales, se produce una formación incontrolada de células nuevas que siguen creciendo y no mueren, por lo que se acumulan y forman un tumor.
El carcinoma basocelular, generalmente, se manifiesta en zonas del cuerpo expuestas al sol como la cara, orejas, cuero cabelludo, hombros y espalda aunque también puede aparecer en zonas más protegidas del sol como los genitales.
Anatomía Patológica
El tumor está formado por cordones y nidos de células epiteliales similares a las de la capa basal epidérmica. En las lesiones iniciales el tumor se origina en la epidermis, extendiéndose más tarde hacia la dermis. Los carcinomas basocelulares pueden contener elevadas cantidades de melanina, o depósitos férricos secundarios a ella, por lo que pueden tener aspecto pigmentado.
Se han establecido tres patrones histopatológicos en relación a la presentación clínica;
• Patrón expansivo. Aparecen grupos celulares redondeados, con empalizada periférica visible.
• Patrón infiltrativo. Se aprecian grupos celulares espiculados, con empalizada perfiférica poco visible o inexistente.
• Patrón superficial multicéntrico. Presenta numerosos nidos de células tumorales, que no parecen estar conectados entre sí.
Manifestaciones clínicas
Se diferencian tres tipos clínicos fundamentales;
• Carcinoma basocelular noduloulcerativo. En esta clínica el patrón histopatológico habitual es el expansivo. La lesión inicial es una pápula brillante/perlada, con finas telangiectasias en la superficie. Presenta morfología nodular o quística, pudiendo aparecer úlceras. Aparecen con mayor frecuencia en la cara, sobre todo en el canto interno del ojo, nariz y frente.
• Carcinoma basocelular esclerodermiforme. Las lesiones en este caso son placas blanquecinas, lisas y brillantes, que siguen el patrón histológico infiltrativo. Pueden ser planas o un poco deprimidas. Con el tiempo aparecen zonas con costras y úlceras. La localización es la misma que en el tipo noduloulcerativo, siendo también muy frecuentes en la zona periauricular.
• Carcinoma basocelular superficial. En este tipo de clínica aparecen placas rojizas cubiertas de escamas/costras con aspecto perlado y ligeramente elevadas. La localización más frecuente es el tronco. Estas lesiones presentan un patrón histopatológico de tipo superficial multicéntrico.
Por lo tanto, las manifestaciones clínicas más frecuentes en un carcinoma basocelular, que deben ser puestas en conocimiento del facultativo, médico de familia o farmacéutico, para favorecer un diagnóstico precoz son:
• Heridas que no terminan de cicatrizar y pueden sangrar, supurar o formar una costra.
• Manchas rojas o zonas irritadas que pueden no molestar.
• Bultos brillantes.
• Crecimientos rosados con bordes elevados.
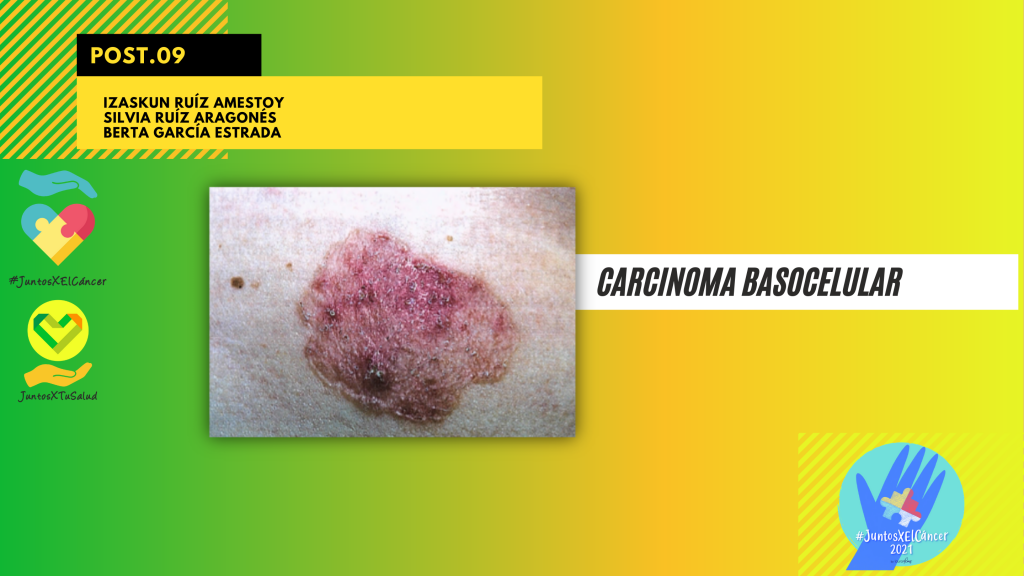
• Carcinoma basocelular. Placa de superficie perlada con costras.
Carcinoma basocelular. Placa de superficie perlada con costras.
Etiopatogenia y factores de riesgo
El factor de riesgo principal para desarrollar un carcinoma de células basales es una exposición incontrolada a la radiación ultravioleta o a las cabinas de bronceado. Las quemaduras solares graves también aumentan el riesgo.
Además de esta exposición a la radiación solar existen otros factores que pueden contribuir a aumentar el riesgo de padecer este tipo de cáncer cutáneo y que explicarían la aparición de este tipo de cáncer en zonas no expuestas directamente a la luz solares tales como:
• Fototipo cutáneo: el riesgo es más elevado en varones con un fototipo cutáneo bajo, esto es, personas con piel clara, pelo rubio-rojizo, ojos claros y que se queman fácilmente con la exposición solar.
• Edad avanzada: la mayoría de estos carcinomas se presentan en adultos mayores ya que a menudo este tipo de carcinoma tarda décadas en desarrollarse.
• Antecedentes personales o familiares de cánceres de piel: el riesgo es mayor en pacientes que ya han sufrido un carcinoma basocelular previo y en pacientes con antecedentes familiares de cáncer cutáneo.
• Medicamentos inmunosupresores: las personas inmunodeprimidas presentan mayor predisposición a desarrollar este tipo de cáncer.
• La presencia de cicatrices.
Complicaciones
Entre las más frecuentes destacan:
• Riesgo de reaparición
• Mayor riesgo de tener otros tipos de cáncer de piel, como carcinoma epidermoide.
• Aunque no presenta capacidad de dar metástasis, si puede ser invasivo a nivel local por su crecimiento lento pero progresivo.
Diagnóstico
El diagnóstico se basa en las características clínicas, biopsias y el uso de tecnología como el dermatoscopio donde se pueden observar estructuras propias del carcinoma que no son visibles al ojo humano, con un aumento de 10x. El diagnóstico diferencial incluye queratosis actínicas, carcinoma escamoso, tumoraciones anexiales y nevus melanocíticos. En todo caso el estudio histopatológico es esencial.
Pronóstico
Este tipo de cáncer presenta un pronóstico excelente si diagnóstico y tratamiento se realizan de manera precoz. Las metástasis son poco frecuentes, ocurren sobre todo en pacientes inmunodeprimidos. Hasta el 40% de los pacientes con carcinoma basocelular presentan recidivas en 5-10 años, por lo que es crucial realizar un seguimiento de los mismos.
Tratamiento
El tratamiento de elección es la cirugía, que debe ser realizada a la mayor brevedad posible, con el fin de evitar el crecimiento del tumor.
En función de la localización, extensión y profundidad del carcinoma se realizará una extirpación, criocirugía, electrocirugía, quimiocirugía o cirugía con láser. En lesiones muy profundas o localizadas en zonas anatómicas que presentan dificultad para la extirpación amplia, se utiliza la cirugía micrográfica.
Prevención
La principal forma de prevención, para este y otros tipos de cánceres de piel, es evitar en la medida de lo posible la exposición solar:
• Evitar tomar el sol a las horas centrales de día, donde el índice de radiación ultravioleta es más elevado.
• Utilizar fotoprotección solar de amplio espectro (mínimo SPF30) todos los días del año en la cantidad adecuada (2mg/2cm de piel) y reaplicar cada dos horas, sobre todo si se está realizando actividad física y la piel está transpirando.
• No exponer la piel al sol, utilizando gafas de sol, ropa adecuada, como sombreros de ala ancha y prendas oscuras que protejan las zonas más expuestas al sol, como brazos y piernas.
• Revisar tu piel regularmente e informar de cualquier cambio al médico. Es especialmente importante revisar los lunares situados en la parte delantera y trasera de las piernas y en los pies (incluyendo los lunares situados en las plantas y el espacio entre los dedos). No debes olvidar examinar el tórax, el tronco y brazos y manos por ambos lados. Por último, debes revisar también la zona genital y entre los glúteos.
Bibliografía
• Eduardo Fonseca Capdevila. Tumores epiteliales. En Isabel Bielsa Marsol. Ferrándiz. Dermatología clínica. 5ª Ed. Barcelona: Elsevier; 2019. p 328-337.
• Anatomía y fisiología de la piel. En Marie-Claude Martini. Introducción a la dermofarmacia y a la cosmetología. Zaragoza: Acribia; 2020. p 9-28.
• Instituto nacional del cáncer (NCI de EEUU). Tratamiento del cáncer de piel. Tratamiento del carcinoma de células basales de piel-Versión para profesionales de la salud. Actualización 17 de diciembre de 2020. (Consultado 26 diciembre 2020). Disponible en www.cancer.gov
Autoras
• Izaskun Ruíz Amestoy
• Silvia Ruíz Aragonés
• Berta García Estrada