Wilson Astudillo. Paliativos Sin Fronteras
Ángel Acisclo Huélamo. Farmacéuticos Sin Fronteras
Los CUIDADOS PALIATIVOS son la rama de la medicina que se encarga de PREVENIR y ALIVIAR el sufrimiento, así como brindar una mejor CALIDAD DE VIDA posible a pacientes que padecen de una enfermedad grave y que compromete su vida, tanto para su bienestar, así como el de su familia.
A modo de introducción, es oportuno señalar algunos datos interés. Datos sobre la situación actual de los cuidados paliativos en la atención del sufrimiento de los enfermos crónicos y en el final de la vida. Las barreras para su desarrollo y sus posibilidades en cooperación internacional.
Los cuidados paliativos según la OMS, son un abordaje multidisciplinar que trata de mejorar la calidad de vida de los pacientes con enfermedades que ponen en peligro la vida, a través de la prevención y alivio del sufrimiento. La identificación temprana y tratamiento del dolor y otros problemas físicos, psico-sociales y espirituales y el apoyo a su familia.
La Comisión Lancet para cuidados paliativos 2018, recomienda que esta definición incluya: “sin tiempo ni limitación pronóstica”, “que se abarquen a todas las condiciones complejas crónicas o agudas que ponen en peligro, o limitan la existencia y que se apliquen en todos los niveles del sistema sanitario y donde sean necesarios”. Los cuidados paliativos son un derecho reconocido y deben integrarse en la atención primaria, hospitalaria y domiciliaria.
El sufrimiento grave relacionado con una enfermedad (SGE) o lesión, es aquel que compromete el funcionamiento físico, social y emocional de la persona, y que no puede ser aliviado sin la intervención médica. Su alivio, es un imperativo global sanitario y de equidad de gran importancia. Se considera que estuvo presente en más de 65 millones de personas en 2015 y que acompañó a los 25,5 millones de fallecidos ese año (2,5 millones de niños). En su gran mayoría en países con escaso o nulo acceso a los cuidados paliativos y al alivio del dolor.
Casi el 50 % de países no tienen accesos a CUIDADOS PALIATIVOS.
La necesidad mundial de CUIDADOS PALIATIVOS irá en aumento a consecuencia del peso creciente que representan las enfermedades no transmisibles: E. cardiovasculares (38,5 %), tumores (34%), y el mayor envejecimiento de la población, más aún, porque la expectativa de vida aumenta en alguno de ellos como España hasta 3 meses c/año. Calculándose que para 2060, 48 millones de personas morirán con SGE. Casi el doble que en 2015, con un aumento global de 87 % en relación a 2015, y de un 155 % de aumento en los países de escasos recursos. Esto significa que habrá un número mayor de muertes en estos países, en mayores de 70 años y en demenciados que se multiplicarán por 4. Tabla 1.
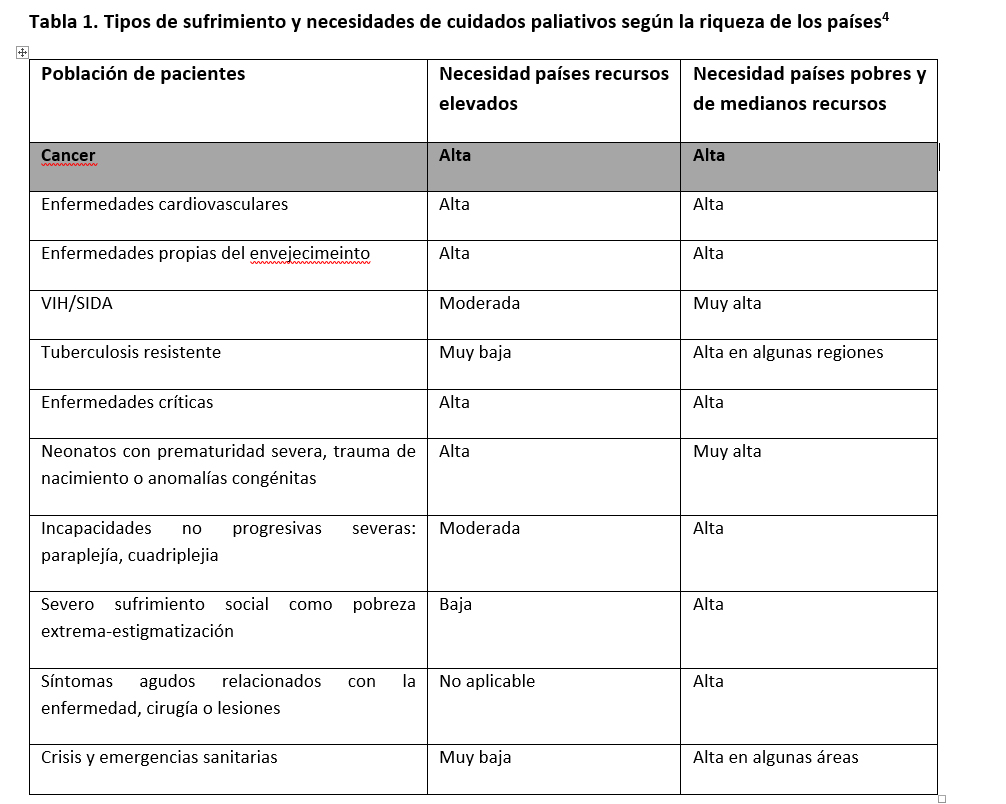
A pesar de la Resolución 67.19 de la OMS de 20141 que urge a todos los estados miembros a desarrollar, fortalecer e implementar los cuidados paliativos como parte del sistema sanitario se considera que 40 millones de personas en el mundo los requieren en su mayoría en países de escasos recursos. Si consideramos además el entorno familiar, con 3 miembros por persona que serían beneficiados de forma indirecta, serían 120 millones los beneficiados. Pero por ahora solo un 14 % de las personas los reciben quedando un 86% sin atención.
Un tercio de ellas por cáncer. Es decir que, en base a estos datos, más de 34 millones de personas, no están recibiendo atención.
El resto unos 70 millones, por enfermedades degenerativas, cardiopatías, respiratorias, nefropatías, neurológicas o enfermedades crónicas o potencialmente mortales como ella infección por VIH y la tuberculosis farmacorresistente.
Con relación a los niños, el 98 % de los que necesitan cuidados paliativos viven en países pobres y de medianos recursos sin cuidados paliativos pediátricos en un 65 % de los países5. Es necesario un cambio del sistema de salud centrado en las especialidades médicas a otro centrado en las personas. Es un modelo de medicina integral que puede contribuir a cambiar efectivamente esta necesidad de los sistemas de salud.
Los beneficios de los cuidados paliativos se han demostrado en múltiples ensayos clínicos, con aumento de la satisfacción de los pacientes, mejor calidad de vida, igual o mejor control de síntomas menos agresivo, más atención a sus deseos y valores sobre el lugar de muerte, menor número de ingresos en el último mes de vida, menos ansiedad y depresión, menos sufrimiento del cuidador, menos ensañamiento terapéutico y menor costo por reducción de hospitalizaciones y de unidades de cuidados intensivos. Aumenta la calidad de vida, la atención domiciliaria y la programada. Entre las dificultades para su expansión se mencionan: la resistencia del médico para utilizarlos o derivar a los equipos de paliativos, expectativas no realistas de los pacientes y familias, falta de equipos de cuidados paliativos, y falta de recursos materiales, este último con mayor incidencia en países en desarrollo.
Su futuro es una mayor integración de los cuidados paliativos en especialidades como Oncología, Nefrología, neurología y cirugía y el establecimiento de servicios de hospital de día (6).
Tabla 1.
Tabla 1. Principios humanísticos de los cuidados paliativos que trascienden las culturas
• Una atención al paciente y a la familia como una unidad
• Una postura de atención amable y positiva de respeto al paciente
• Una escucha que prioriza la voz del paciente /perspectiva del paciente
• Una maximización del control de los síntomas molestos
• Un compromiso con la calidad de vida
• Una coordinación de comunicación
• Un reconocimiento de la dignidad y del valor de cada paciente
SITUACIÓN DE LOS CUIDADOS PALIATIVOS EN ESPAÑA Y EUROPA.
Con relación al Atlas de Cuidados Paliativos en Europa72019, que analiza los servicios de cuidados paliativos en 51 países, España no cuenta con el número suficiente de unidades y recursos humanos especializados para ofrecer una atención integral óptima al enfermo y a sus familiares con el agravante que la distribución de los recursos existentes y su accesibilidad no garantiza una atención equitativa. De los 6.388 servicios europeos, España con 260 recursos específicos, es superada por Alemania (914), Reino Unido (860), Francia (653), Polonia (587), Italia (570), Rusia (321). El 40 % de las naciones del continente tienen la mitad o más del número de unidades que recomienda la Asociación Europea de Cuidados Paliativos: 2 servicios por cada 100.000 habitantes. España tiene 0,6 servicios /100.000 habitantes y ocupa el puesto 31 de los 51 países europeos analizados, igual que Georgia o Moldavia.
Se considera que en Europa fallecen anualmente 4,5 millones de personas con sufrimiento grave. En España lo hacen 228.000 personas con necesidad de cuidados paliativos, pero alrededor de 80.000 no lo reciben por no poder acceder a ellos. Los cuidados paliativos son una prestación que va a necesitar el 50 % de la población al final de la vida. 15 comunidades autónomas necesitan aumentar el número de recursos para llegar a la ratio de un recurso de cuidados paliativos por c/80.000 habitantes.
La mayoría de los planes autonómicos de cuidados paliativos no están actualizados ni alineados con el marco de referencia de la Estrategia del SNS de 2007 y 2014. La situación de los niños no es mejor. En Europa mueren 140.000 niños/año y en España 2.500 niños y los cuidados paliativos Pediátricos existen en 38 de los 51 países europeos. Nuestro país tiene 8 programas domiciliarios y dos hospitalarios, estimándose que 25.000 niños deberían recibir cuidados paliativos. Son útiles en 375 entidades CIE10.
La distribución de los recursos existentes y su accesibilidad actual no garantiza una atención equitativa con una falta de equidad entre las comunidades autónomas y entre el medio rural y el urbano.
Las desigualdades en salud, y en este caso en el tema que nos ocupa, no es coto exclusivo de los países en desarrollo. El código postal sanitario, también marca el acceso a los cuidados paliativos.
LA COOPERACION INTERNACIONAL ANTE EL SUFRIMIENTO
El alivio del dolor y del sufrimiento relacionado con la enfermedad grave son dos imperativos morales y legales en el tratamiento del cáncer, de las enfermedades no transmisibles y en los desastres humanitarios. En todos ellos es posible hacer algo para reducirlos.
Si como ya hemos visto, en países desarrollados nos encontramos con algunas carencias, situaciones similares en el terreno de países con pocos recursos resultan aún más dramáticas.
CÁNCER: En esta patología las campañas de prevención, detección precoz y tratamiento pueden incidir de forma notable en la supervivencia a 5 años y en la reducción del sufrimiento que generan.
Sin embargo, en los países de escasos y medianos recursos donde, por lo general estas campañas apenas existen y donde se diagnostican los tumores en fase avanzada, el único tratamiento a ofrecer en la mayoría de las ocasiones es paliativo. En parte también por la falta de accesibilidad a tratamientos eficaces.
La elevada mortalidad por cáncer es un problema sanitario y económico cada vez mayor porque representa la pérdida de vidas humanas en la plenitud de la vida tanto para sus familias como para sus países lo que hace que el cáncer sea la base para el mantenimiento de su pobreza.
Una población sana, favorece la riqueza de un país contribuyendo además según datos de la OMS y del Banco Mundial, a una reducción de las diferencias Norte/Sur de hasta un 50%.
Como ejemplo, en 2018 se detectaron más de 18 millones de nuevos casos de cáncer en el mundo, de los cuales casi 5 millones fueron de mama, cérvix, colorrectal y orofaringeos10 . En EE.UU. la tasa de supervivencia más allá de los 5 años del cérvix es de 93 % cuando se detecta en fase inicial y del 15 % en la fase avanzada. La detección precoz en países como EE.UU., abarata en 2 a 4 veces el costo del tratamiento en la fase tardía lo que representa un ahorro de 26.000 millones de dólares al año.
Millones de casos de cáncer se detectan tarde, por desidia, por el estigma que existe sobre el cáncer, pero sobre todo por la pobreza o ignorancia que impida una consulta precoz, por vivir lejos de centros sanitarios, por el costo de las medicinas, por dificultad del seguimiento y por falta de radioterapia básica o cirugía. Solo un 5 % de los pacientes en países pobres, tienen acceso a cirugía segura y a tiempo.
En países de medianos recursos, la situación es algo menor: 22 %. En la mayoría de economías emergentes existe una infrautilización de medidas que pueden salvar vidas (tales como el cribado del cáncer cervical, cirugía básica y radioterapia y un sobreuso de intervenciones caras para el paciente, sin beneficio significativo13. Por ello, hay que trabajar con los gobiernos para desarrollar más campañas de prevención, para aumentar los cribados y crear centros nacionales de referencia para el cáncer. Se necesita informar más al público sobre los signos precoces del cáncer, facilitar el acceso a medicinas oncológicas de calidad en forma de genéricos y promover más servicios de patología para el diagnóstico.
En el África Subsahariana solo 16 países tienen acceso a servicios de patología. En muchas zonas de este continente existe un patólogo por c/2,3 millones de personas al contrario de los países ricos donde hay un c/15.000 a 20.000 personas13.
Un aspecto crítico es el tema cultural, como en general en el terreno de la salud. Es esencial trabajar con los curanderos y practicantes de medicina tradicional para que deriven a más pacientes sospechosos a los centros oficiales de control. La información a las mujeres, como la persona de la familia que lleva toda la carga de la salud familiar, será útil para detectar a los posibles afectados en las familias, en especial a los niños que por su edad pueden no tener capacidad para comprender y comunicar los síntomas tempranos del cáncer, lo que les hace más vulnerables y dependientes de sus madres. Los niños padecen en general formas más tratables de cánceres que pueden ser curables hasta en un 80 %11.
Se considera que en el mundo existen como 400.000 nuevos casos de cáncer al año, pero solo se registran 200.000, siendo un 43 % los no diagnosticados en su mayoría de países cuyos sistemas sanitarios no cubren sus necesidades a pesar de que pueden curarse hasta un 80 % de los casos11. Se cree que 3 millones de cánceres infantiles no serán diagnosticados entre 2015 y 203012. Un problema que lo agrava es la falta de registros adecuados en el 60 % de los países que impide hacer unas adecuadas previsiones. En África, el 40 % de los registros contienen datos incompletos de manera que no permiten valorar bien la detección y supervivencia.
Si se implementan bien las medidas para la prevención, detección temprana y el tratamiento precoz se pueden salvar 3,7 millones de vidas cada año. Aunque se ha considerado que el cáncer era demasiado complejo y caro de manejar, la verdad no será es así o tiene que serlo, en particular si se crea un plan global contra el cáncer y se destinen más fondos para su estudio y desarrollo de tratamientos. No es posible que actualmente los fondos para el cáncer sean solo el 2 % de lo que se dedica a las otras enfermedades VIH, SIDA, Tuberculosis y malaria9. Fig.1 La existencia de un fondo global y la experiencia adquirida con el VIH/SIDA podría permitir conseguir que el cáncer sea cada vez más una enfermedad crónica con la que se puede vivir. Fig. 1 .Si no respondemos decididamente contra el cáncer, las consecuencias económicas y sociales del mismo pueden ser astronómicas. 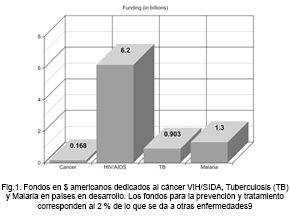
Fig.1. Fondos en $ americanos dedicados al cáncer VIH/SIDA, Tuberculosis (TB) y Malaria en países en desarrollo. Los fondos para la prevención y tratamiento del cáncer corresponden al 2 % de lo que se da a otras enfermedades (9).
LOS CUIDADOS PALIATIVOS, COMO ÁREA DE ACTUACIÓN EN COOPERACIÓN SANITARIA.
Los cuidados paliativos son y pueden ser otro elemento para la solidaridad de España con el mundo porque nuestro país tiene muy buenas experiencias en este campo. Son una gran necesidad en muchos lugares del mundo donde por lo general no están desarrollados y existe una gran falta de control del dolor, uno de los síntomas más frecuentes y graves experimentados.
Para su alivio son esenciales los medicamentos opioides, en particular la morfina. Si no se emplean opiáceos el dolor y sufrimiento son prácticamente seguros. En 2011, el 83 % de la población mundial vivía en países en los que el acceso a analgésicos opiáceos era escaso o nulo. Así, The International Narcotics Control Board refiere que de las 298,5 toneladas métricas de equivalentes opioides usados con fines médicos entre 2010 y 2013, solo 0,1 tonelada métrica(100 kg) se distribuyeron en países pobres (2).
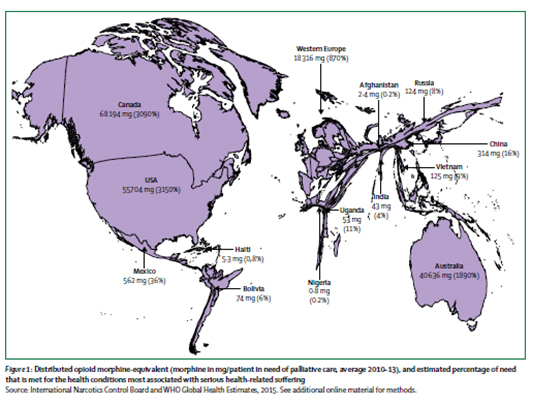
En Haití se emplearon utilizaron 5,3 mg y en Nigeria 0,8 mg de equivalentes opioides/paciente con necesidades paliativas /año. En EE.UU. la distribución anual fue de 55.000 mg, y en Canadá 68.000 mg/ paciente con necesidad de CUIDADOS PALIATIVOS/año.
La fig. 2 refleja la existencia de un gran sufrimiento no aliviado porque un 9 % de la población mundial consume el 94 % de opioides mundiales, esto significa que 5 mil millones de personas tienen escaso o nulo acceso a opioides, 250 millones de personas un acceso moderado y 460 millones de personas un acceso elevado. En los países pobres, un paciente que fallece con dolor, con el VIH/SIDA o cáncer, puede tener acceso a 200 mg de morfina oral o equivalentes, mientras en los ricos, el consumo a 99.000 mg. por el mismo motivo.
Controlar el dolor en una etapa temprana es una obligación ética para aliviar el sufrimiento y respetar la dignidad de las personas. Entre las causas para su persistencia en los países pobres está la falta de acceso o la inexistencia de opioides tanto debido a una reglamentación excesivamente restrictiva de la morfina y de otros medicamentos paliativos esenciales fiscalizados, como a su costo ( en la mayoría de ocasiones más caro que en países ricos: 10 mg de morfina oral de efecto inmediato es 5 a 8 veces más cara que en los países ricos), la falta de personal preparado y los tabús que existen sobre que su empleo está relacionado con la muerte.
Para reducir la gran brecha del sufrimiento existente entre el primero y el tercer mundo, The Lancet Commission 2018, propuso la creación de un pack esencial de cuidados paliativos que sería muy útil para cubrir las necesidades de alivio en el final de la vida a un bajo costo tanto para adultos y niños, que podría utilizarse también en las crisis humanitarias. Tabla 2 Contiene muchos de los medicamentos genéricos esenciales de la OMS incluida la morfina para aliviar el dolor, la ansiedad y otros síntomas físicos y emocionales molestos, indicaciones de fármacos, dosis y las rutas de administración paliativa para niños y adultos. Su precio oscila de 0,78 a 2,16 $ p/cápita, que es un 3 % del costo habitual de otros packs. Con este bajo precio se podría conseguir aliviar el dolor la gran mayoría de los niños del mundo2 .
Tabla 2. Paquete esencial de cuidados paliativos y dolor (2).
• Medicinas esenciales: amitriptilina,bisacodilo, dexametasona,diazepam, difenhidramina (clorfeniramina, ciclizina o dimenhidrinato), fluconazole,fluoxetina u otros ISRS (sertralina y citalopam),furosemida, hioscina butilbromuro, haloperidol, ibuprofeno (naproxen, diclofenaco), lactulosa (sorbitol o polietilenglicol),loperamida, metoclopramida, metronidazol, morfina (liberación inmediata, oral e inyectable),naloxona parenteral, omeprazol, ondansetron, paracetamol y parafina gel.
• Equipamiento sanitario: colchones para reducir escaras, sondas de drenaje nasogástrico o alimentación, catéteres urinarios, caja de seguridad de opioides, linterna con batería recargable salvo si no hay acceso a la electricidad, pañales de adultos, oxígeno, palomillas, material de curas.
• Recursos humanos: Médicos /especialidad y generales, dependiendo del nivel de cuidado) enfermeros, trabajador social, psiquiatra, psicólogo, farmacéutico, fisioterapeuta, radiólogo, técnicos de laboratorio, nutricionista, personal no clínico.
RESUMEN
Es posible reducir el sufrimiento humano a través de un esfuerzo global para: a) estimular la detección y tratamiento del cáncer en fases iniciales; b) promover el desarrollo de los cuidados paliativos junto a los programas oncológicos, c) estimular la formación de los profesionales de países pobres y la creación de una red de hospitales docentes solidarios en paliativos, dolor y Oncología que los acojan, d) apoyar las estructuras oncológicas y paliativas de los países pobres y de medianos recursos.
Paliativos Sin Fronteras y Farmacéuticos Sin Fronteras consideramos que los cuidados paliativos pueden cambiar la situación del sufrimiento. Existe un entrecruzamiento entre los principios y la misión de los cuidados paliativos y las acciones en cooperación al desarrollo en el alivio del sufrimiento; respeto por la dignidad de todas las personas, apoyo en sus necesidades básicas, y acompañamiento durante los tiempos difíciles que justifican nuestro trabajo.
Hasta que la creación y el mantenimiento de las condiciones de vida decentes para todas las personas sean reconocidas y aceptadas como una obligación de todos los pueblos y países, solo entonces, con un cierto grado de justificación, podremos hablar de la humanidad como civilizada. Albert Einstein
BIBLIOGRAFIA
1. OMS . Fortalecimiento de los Cuidados Paliativos como parte del tratamiento integral a lo largo de la vida. OMS 67.19/2014
2. Knaul, F., Krakauer E., De Lima L. , Bhadelia A., Jian X. et al. Alleviating the Access abyss in palliative care and pain relief- an imperative of universal health coverage: The Lancet Commission Report,2018:391:1391-454 http://dx.doi.org/10.1016/S0140-6736(17)325133-8
3. Sleeman K.-E, De Brito M. Etkind S., Nhhoma K., et al. The escalating global burden of serious health-related suffering: projections to 2060 by world regions, age groups and health conditions. Lancet Glob Health 2019:7:e883-92
4. Integrating palliative care and symptom relief into paediatrics. WHO ,2018
5. Connor S.R. Downing J. Marston J., Estimating the global need for Palliative care for children: A cross- sectional analysis. J.of Painsymman,53,2, 171-177, 2017
6. Hughes M. Smith T.J. The growth of Palliative care in the United States. Annu. Rev. Public Health,2014,35:459-75
7. EAPC Atlas of Palliative care in Europa 2019. EAPC, , ICs Universidad de Navarra, IAHCUIDADOS PALIATIVOS,2019
8. Pascual López A. (Coordi),. Estrategia en Cuidados Paliativos del Sistema Nacional de Salud. Actualización 2010-2014, Madrid.2011
9. Can we treat International Scaling up cancer diagnosis and treatment in developing countries: what can we learn from the HIV/AIDS epidemic?: Ann Oncol. 2010,21_680-2, doi. 10.1093/annonc/mdq055 Pub Med. Google Scholar
10. World Cancer Day 2019: Global cancer experts call for urgent action to improve early cancer detection.
11. World cancer Day 2019: Global cancer experts call for urgent action to improve early detection.
12. Worldwide estimates suggest that nearly one in two children with cancer are left undiagnosed and untreated. The Lancet Oncology, 20, 4:483-493,2019
13. Sullivan R., Pamesh Cs., Booth C. Look beyond technology in cancer care. Nature 549, 325-.2017
14. Integrating palliative care and symptom relief into the response to humanitarian emergencies and crisis. A WHO Guide, 2018
15. Astudillo W., Mendinueta C., De la Fuente C. Salina A. La cooperación internacional en Oncología y Cuidados Paliativos. En: Medicina Paliativa. Cuidados del enfermo en el final de la vida y atención a su familia. Editado por W. Astudillo, C. Mendinueta y E. Astudillo. Eunsa, 6 Edición, 2018, 1029-1045
16. Fernández R., R. Astudillo W. Desastres y cuidados Paliativos. En: Medicina Paliativa. Cuidados del enfermo en el final de la vida y atención a su familia. Editado por W. Astudillo, C. Mendinueta y E. Astudillo. Eunsa, 6 Edición, 2018,977-989.
17. McIntyre T., Hughes CD, Pauyo, T. et al. Emergency surgical care delivery in post-earthquake Haiti: partners in Health and Zanmi Lasante experience. World J. Surg; 2011:35:745-50
The European Association for Palliative Care. Curriculum in Palliative care for undergraduate Medical education, Milan. The EAPC for Palliative care,2007.



